dr n. med. ANNĄ KORZON – BURAKOWSKA z Katedry i Kliniki Nadciśnienia Tętniczego i Diabetologii Gdańskiego Uniwersytetu Medycznego
Dlaczego gojenie ran u osób z cukrzycą bywa zaburzone?
– Jest szereg przyczyn – część z nich wiążę się z zaburzeniami funkcji komórek. Najważniejszym problemem jest jednak neuropatia, czyli uszkodzenie włókien nerwowych głównie w obszarze stóp, co skutkuje deformacją stopy i brakiem czucia bólu. Pacjenci nie zdają sobie sprawy z urazów (wywołanych np. przez źle dobrane obuwie), które powodują powstanie ran. Często zgłaszają się późno do lekarza. Dodatkowo u wielu chorych występuje niedokrwienie kończyn dolnych, które upośledza gojenie.
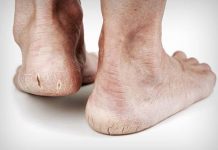
Za jedno z najpoważniejszych powikłań uważa się zespół stopy cukrzycowej. Co to właściwie jest ta stopa cukrzycowa?
– To troszkę zależy od definicji jaką wybierzemy. Oficjalna definicja Światowej Organizacji Zdrowia mówi, że stopa cukrzycowa to jest infekcja, owrzodzenie, czyli rana, destrukcja tkanek głębokich stopy w połączeniu z zakażeniem. Ale w gruncie rzeczy każdy pacjent, u którego doszło do neuropatii już znajduje się w grupie ryzyka stopy cukrzycowej i powinien być objęty szczególnie troskliwą opieką.
Czy duże jest ryzyko powstania owrzodzenia stopy u osób z cukrzycą?


– Szczególnie wysokie jest u pacjentów, u których – jak wspomniałam wcześniej – doszło do rozwoju neuropatii. Nie umiem powiedzieć jak to wygląda w procentach, jeśli chodzi o polską populację. Neuropatii jest bardzo dużo. Tu znowu mamy problem ze statystyką, dlatego że definicja neuropatii jest dość niejednoznaczna. Różni badacze w badaniach epidemiologicznych używają różnych kryteriów, ale mówi się, że nawet u 90 procent pacjentów może rozwijać się neuropatia.
No a to może prowadzić do zakażenia, a w konsekwencji – do amputacji stopy…
– Neuropatia zwiększa ryzyko powstania rany, a każda rana to są wrota wejścia zakażenia. Nawet takie banalne pęknięcie skóry, które jest wynikiem suchości skóry w przebiegu neuropatii już stwarza ryzyko zakażenia. I chorzy na cukrzycę mają upośledzoną odporność, słabo bronią się przed infekcją i jeżeli nie wkroczymy z odpowiednim leczeniem, to może dojść do amputacji.
Medycyna często bywa bezradna wobec niedokrwienia kończyn dolnych.
– Tak bym nie powiedziała. Na przestrzeni ostatnich kilku lat to się zmieniło. Mamy dużo lepszą współpracę z chirurgami naczyniowymi, która wynika m.in. z tego, że wprowadzono procedury angioplastyki, czyli – tak jak to chorzy nazywają – balonikowania, rozszerzania naczyń krwionośnych, połączonego z zastosowaniem tzw. stentów, czyli rusztowania, które zapobiega ponownemu zamknięciu naczynia. I to są procedury medyczne stosunkowo mało obciążające pacjenta. Przedtem robiono tylko by-passy. To są duże zabiegi, często trudne do wykonania u chorych na cukrzycę, wtedy rzeczywiście rewaskularyzacja (przywrócenie prawidłowego krążenia) była prowadzona rzadko. Dzisiaj większość pacjentów może być poddana zabiegowi angioplastyki. Ci pacjenci nie są już skazani na amputacje.
A leczenie farmakologiczne?
– Na pewno leczenie farmakologiczne nie jest tak skuteczne jak ręka chirurga, ale w tej chwili te procedury są jak najbardziej dostępne.